
Čo je horúčka?
Horúčka predstavuje najčastejší dôvod návštevy detského lekára a detskej pohotovostnej služby. Ide o sprievodný príznak rozličných ochorení so širokým spektrom príčin – infekčných aj neinfekčných. Ide o komplexnú odpoveď organizmu, pričom zvýšenie telesnej teploty má viaceré dôležité fyziologické úlohy v organizme: vedie k aktivácii buniek imunitného systému, stimuluje pohyblivosť leukocytov a ich uvoľňovanie z kostnej drene, zlepšuje tvorbu protilátok, spomaľuje rast a delenie mikroorganizmov a má aj nepriame antimikróbne účinky (prostredníctvom zníženia koncentrácie niektorých mikroelementov).
Fyziologické zmeny telesnej teploty
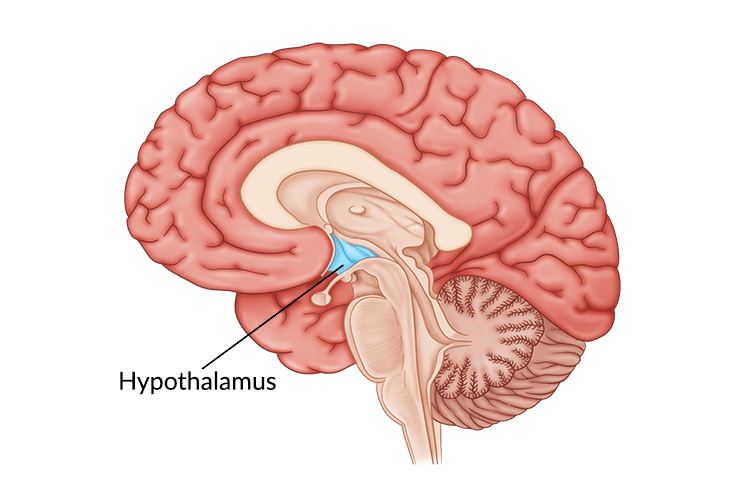
Telesná teplota aj za normálnych okolností podlieha diurnálnym zmenám, pričom najnižšia je ráno okolo 6:00 hod a najvyššia obvykle poobede medzi 16:00 – 18:00 hod. Za tieto fyziologické zmeny, ako aj prestavenie počas choroby môže centrálny termostat – hypothalamus (pozn. štruktúra v mozgu). Ten dostáva informácie z termoreceptorov (receptory pre teplotu – po celom tele), ale aj informácie o teplote krvi ktorá ním preteká. Je schopný veľmi promptnej odpovede na rôzne podnety z vnútorného aj vonkajšieho prostredia.
Zóny telesnej teploty a odlišnosti u detí
Rozlišujeme niekoľko zón telesnej teploty:
normotermia (normálna TT): 36-37°C
subfebrília (zóna zvýšenej teploty): 37-38°C
horúčka: 38-41°C
hyperpyrexia: >41°C
Z hľadiska hodnotenia horúčky v detskom veku je však potrebné podotknúť, že malé deti (mladšie ako 2 roky) môžu / nemusia mať teplotu telesného jadra vyššiu ako dospelí. Horné limity pre normálnu teplotu telesného jadra sú 38 °C pre novorodencov, 38,1 °C pre 1-mesačné deti a 38,2 °C pred 2-mesačné deti. Uvedené hodnoty platia pre teplotu telesného jadra, ktorá z dostupných metód najlepšie koreluje s rektálne meranou teplotou (pozn. je o 0,5 °C vyššia v porovnaní s inými metódami).
Osobitnosti u novorodencov
Dieťa nie je malý dospelý a novorodenec nie je malé dieťa. Zvýšená telesná teplota a horúčka sú najčastejšie prejavom dehydratácie (oneskorený rozvoj laktácie) a na infekcie reagujú skôr nestabilitou telesnej teploty (t.j. nie sú schopní udržať normálnu teplotu ani v termoneutrálnom prostredí vyhriatého inkubátora), hypotermiou (t.j. nízkou telesnou teplotou) a/ alebo zrýchleným dýchaním (nad 60 dychov za minútu).
Meranie telesnej teploty
Kľúčom k liečbe a zvládnutiu horúčky v detskom veku je spôsob jej merania a jeho presnosť. V súčasnosti existuje niekoľko dostupných možnosti merania telesnej teploty.
Rektálne meranie (t.j. v konečníku) najpresnejšie koreluje s teplotou telesného jadra. Je to preferovaný spôsob merania do 2 roka života, ale odporúčaný aj vo vyšších vekových kategóriách vrátane predškolského veku. V porovnaní s inými metódami – rektálne meraná teplota je o cca 0,5 °C vyššia, preto pre zrovnanie vždy odrátavame 0,5 °C. Rektálna rýchlobežka, oproti klasickému teplomeru pre dospelých, disponuje flexibilným koncom, ktorý predchádza poraneniu konečníka. Môžete ňou však merať aj pod ramenom. Ďalším základným spôsobom je axilárne meranie (t.j. pod ramenom) u starších detí. Nezabúdajme na dezinfekciu pred a po použití, nosiť vlastný teplomer na ošetrenie k lekárovi aj do nemocnice pri hospitalizácii a zapisovanie nameraných údajov (kedy, aká vysoká teplota, podaný liek).
K orientačným metódam patrí aurikulárne /tympanálne meranie (v uchu) a bezkontaktné meranie. Obe metodiky sú rýchle, neinvazívne, no určené len na orientačné meranie telesnej teploty, napríklad na posúdenie dynamiky teploty (výstup, pokles teploty) počas spánku, vždy však v korelácii s rektálne alebo axilárne nameranou hodnotou. V závislosti od modelu bývajú vybavené cennou funkciou pre každého rodiča a to možnosťou merania teploty povrchov (teploty kúpeľa, mlieka, príkrmu..) či informovať o teplote v miestnosti.
Príčiny horúčky
V súčasnosti neexistuje univerzálne akceptovaná klasifikácia horúčky, ale možno ju rozdeľovať podľa viacerých kritérií, podľa príčiny na horúčku infekčnú a neinfekčnú.
Infekčná horúčka môže byť zapríčinená širokým spektrom bakteriálnych, vírusových, mykotických či parazitárnych patogénov. Menej častá, no závažnejšia klinicky, prognosticky aj diagnosticky je neinfekčná horúčka. Osobitnú skupinu tvorí horúčka neznámeho pôvodu.
Infekčné príčiny – prehľad
- infekcie kdekoľvek v tele, ktorej pôvodom môžu byť baktérie, vírusy, parazity ale aj kvasinky
- ORL oblasť (uši, nos, krk): zápal stredného ucha (otitída), prínosových dutín (sinusitída), nádcha, angína
- dýchacie cesty: laryngitída, zápal priedušiek (bronchitída), zápal pľúc
- gastrointestinálny trakt: akútna gastroenteritída (vracanie, hnačky)
- močové cesty (pyelonefritída – zápal obličiek – vysoká horúčka a CRP vs. cystitída – zápal močového mechúra – teplota +/-)
- zápal kĺbov (artritída), kostí (osteomyelitída)
- zápal mozgových blán (meningitída)
- sepsa (zápal bez jednoznačnej lokalizácie)
Neinfekčné príčiny – prehľad:
- autoimunitné ochorenia (najčastejšie juvenilná idiopatická artritída)
- nádory a hematoonkologické ochorenia (leukémie)
- hematologické ochorenia (kosáčikovitá anémia)
- metabolické ochorenia: hypertyreóza, Addisonova choroba
- lieky, vakcíny, transfúzie, intoxikácie liekmi
- anomálie centrálneho nervového systému
- chronické zápalové ochorenia (idiopatické črevné zápalové ochorenia, autozápalové ochorenia vrátane syndrómov periodických horúčok)
Periodické horúčky a horúčky neznámeho pôvodu
Periodické horúčky sa prejavujú opakovanými, dni až týždne trvajúcimi epizódami zvýšených teplôt, ktoré sa striedajú s bezpríznakovými intervalmi rôzneho trvania. Zvláštnou formou periodickej horúčky neznámeho pôvodu s benígnym priebehom je PFAPA syndróm (periodic fever, aphthous stomatitis, pharyngitis, cervical adenopathy syndróm) – v preklade periodická horúčka, angína, zväčšené uzliny na krku, afty, pričom je oveľa častejšia, než sa na ňu myslí.

